EndoProthetikZentrum der Maximalversorgung
zertifizierter Schwerpunkt

Liebe Patientin, lieber Patient,
wir möchten Ihnen hier Informationen über die Behandlungsmöglichkeiten in unserem von den Fachgesellschaften für Orthopädie, Unfallchirurgie und Endoprothetik zertifizierten EndoProthetikZentrum der Maximalversorgung (EPZmax) geben.
Was ist ein EndoProthetikZentrum?
Endoprothetik bezeichnet die Versorgung von Patient*innen, die ein künstliches Gelenk benötigen. In den meisten Fällen betrifft dies das Hüft- oder Kniegelenk, aber auch das Schulter- oder das obere Sprunggelenk.
Das "EndoProthetikZentrum der Maximalversorgung (EPZmax)" ist eine von den Fachgesellschaften für Orthopädie, Unfallchirurgie und Endoprothetik herausgegebene Zertifizierung, um die Behandlungsqualität von Patient*innen zu sichern und weiter zu verbessern. In einem EndoProthetikZentrum haben sich Hauptoperateure zusammengeschlossen, die über eine hohe Erfahrung bei endoprothetischen Eingriffen verfügen. Damit eine Klinik sich zertifiziertes Zentrum nennen darf, müssen bestimmte Auflagen und Qualitätskriterien erfüllt werden, die jährlich im Rahmen von sogenannten Audits durch externe Fachexpert*innen überprüft werden. Dies bietet für den Patient*innen ein hohes Maß an Sicherheit, denn alle Versorgungsstrukturen sind hier vor Ort gegeben. Der Zusatz Maximalversorgung bedeutet, dass es in dem Zentrum nicht „nur“ Hauptoperateure sondern auch Seniorhauptoperateure operieren, die eine noch höhere Anzahl an Operationen aufweisen müssen und sich auch im Bereich der Wechselendoprothetik, das heißt mit dem Austausch von Kunstgelenken gut auskennen.
Das EndoProthetikZentrum der Maximalversorgung an der Universitätsmedizin Göttingen ist Teil der Klinik für Unfallchirurgie, Orthopädie und Plastische Chirurgie. Die Klinik ist eine der größten universitären Kliniken für die Behandlung von Verletzungen und Erkrankungen des Bewegungsapparates in Deutschland. Das gesamte Spektrum dieser Erkrankungen wird in unserer Klinik durch ausgewiesene Expert*innen und mit modernsten Methoden in interdisziplinärer Zusammenarbeit behandelt.
Was ist der Unterschied zwischen einem Endoprothetikzentrum und einem Endoprothetikzentrum der Maximalversorgung?
Medizinische Einrichtungen können sich als EndoProthetikZentrum (EPZ) und als EndoProthetikZentrum der Maximalversorgung (EPZmax) zertifizieren lassen, wenn die Erfüllung der aufgestellten Anforderungen in einem Audit nachgewiesen wird. Während in einem EndoProthetikZentrum in erster Linie Standardeingriffe erfolgen, werden in einem EndoProthetikZentrum der Maximalversorgung auch komplexe endoprothetische Eingriffe und Revisionseingriffe und somit endoprothetische Eingriffe mit höherem Schwierigkeitsgrad durchgeführt. Die Klinik für Unfallchirurgie, Orthopädie und Plastische Chirurgie ist als EndoProthetikZentrum der Maximalversorgung zertifiziert.
Welche Vorteile hat die Behandlung in einem zertifizierten Endoprothetikzentrum der Maximalversorgung?
- Operateur*innen an zertifizierten EndoProthetikZentren müssen eine vorgegebene Zahl von Gelenkersatzoperationen pro Jahr durchführen und sich regelmäßig fortbilden, um die Bezeichnung (Seniorhauptoperateur*in bzw. Hauptoperateur*in) führen zu dürfen.
- die endoprothetischen Eingriffe erfolgen immer unter Beteiligung einer*s Senior-/Hauptoperateurin*s
- die endoprothetische Behandlung erfolgt nach definierten modernsten Standards zur Qualitätssicherung und Sicherheit
- die endoprothetische Behandlung erfolgt mit einer hohen Spezialisierung, Kompetenz und Erfahrung
- es erfolgt eine interdisziplinäre Zusammenarbeit zwischen den beteiligten Berufsgruppen
- es erfolgt eine externe Kontrolle der Behandlungsergebnisse durch erfahrene Auditor*innen von EndoCert
Ziel einer solchen Zertifizierungsstruktur ist, dass Sie als Patientin oder Patient durch ein hohes Maß an Qualität von einem endoprothetischen Eingriff profitieren und sicher sein können nach etablierten und modernsten Standards im Bereich der Endoprothetik behandelt zu werden.
Welche Eingriffe werden im EndoProthetikZentrum der Maximalversorgung durchgeführt?
Das Endoprothetikzentrum der Maximalversorgung an der UMG deckt das gesamte Spektrum der Endoprothetik (Kunstgelenk) an allen Gelenken ab. Dies reicht von der Endoprothesen-Erstimplantation (Primär-Endoprothetik) bis hin zu hochgradig komplexen Endoprothesen-Austauschoperationen (Revisions-Endoprothetik).
Unser Leistungsangebot umfasst unter anderem:
- Erstimplantation von Endoprothesen an Hüftgelenken in minimal invasiver Technik (alle Versorgungsformen: zementfreie und zementierte Standardimplantate einschließlich Kurzschaftendoprothesen)
- Erstimplantation von Endoprothesen an Kniegelenken (alle Versorgungsformen: Teilgelenkersatz wie Schlittenprothesen oder Patellofemoralgelenkersatz, Oberflächenersatz oder achsgeführte teil- oder vollgekoppelte Knieendoprothesen)
- Revisionsendoprothetik an Hüft- und Kniegelenken (alle Versorgungsformen: Standard Revisions-Implantaten)
- komplexe Revisionsendoprothetik an Hüft- und Kniegelenken (alle Versorgungsformen mit Knochenersatzmaterialien, Revisions-Implantaten sowie endoprothetischem Knochenteil- oder Knochenkomplettersatz oder ggf. individuell angefertigten endoprothetischen Sonderimplantaten)
- Möglichkeit zur Einholung einer Zweitmeinungen in Bezug auf Endoprothetik
Werde ich durch erfahrene Operateur*innen versorgt?
Durch unsere große operative Erfahrung in der Endoprothetik können wir unseren Patient*innen ein hohes Maß an Wissen, Qualität und Sicherheit bieten. Jeder endoprothetische Eingriff erfolgt immer unter Beteiligung einer*s Senior-/Hauptoperateurin*s. Operateur*innen an zertifizierten EndoProthetikZentren müssen eine vorgegebene Zahl von Gelenkersatzoperationen pro Jahr durchführen und sich regelmäßig fortbilden, um die Bezeichnung (Seniorhauptoperateur*in bzw. Hauptoperateur*in) führen zu dürfen. Die Qualität der endoprothetischen Operationen werden durch externe erfahrene Auditor*innen überprüft.
Wo kann ich mich beraten lassen?
Sollte eine Endoprothesen-Implantation oder -Austauschoperation bei Ihnen notwendig sein, so besprechen wir sehr gerne zunächst gemeinsam in unseren Sprechstunden Ihre individuellen Bedürfnisse und werden darauf abgestimmt ein für Sie geeignetes Implantat auswählen. Dabei werden auch Allergien gegen Prothesenbestandteile und Vorerkrankungen Berücksichtigung finden. Eventuell sind Sie sich aber noch gar nicht sicher, ob ein Gelenkersatz überhaupt notwendig ist, oder ob andere nichtoperative Maßnahmen zunächst ausreichen, um Ihre Gelenkerkrankung zu behandeln. Auch hierzu beraten wir Sie gerne nach aktuellem Wissenschaftsstand. Sie können sich natürlich auch gerne bei uns in der Sprechstunde zur Einholung einer Zweitmeinung vorstellen.
Sprechstundenzeiten:
- Montag: 8:00 – 13:00 Uhr
Sie können einen Termin an der Leitstelle B2 Ebene 3 (0551 3969699) oder im Orthopädischen Sekretariat (0551 3963030) vereinbaren.
Wie läuft die Versorgung auf der Station?
Entscheidend für den hohen Behandlungserfolg in unserem EndoProthetikZentrum der Maximalversorgung ist, neben der Erfahrung der Operateur*innen, die tägliche Behandlung unserer Patient*innen auf der Station durch ein erfahrenes interdisziplinäres Team aus Ärzt*innen, Pflege, Physiotherapeut*innen und Sozialdienstmitarbeiter*innen. In gemeinsamen Visiten wird Ihr Behandlungsverlauf besprochen und eine bestmögliche individuelle Unterstützung zur Eigenständigkeit und schmerzfreien Mobilisation festgelegt. Hierbei finden mögliche Vorerkrankungen Berücksichtigung.
Wie und wann wird die Reha bzw. Anschlussheilbehandlung nach endoprothetischem Gelenkersatz organisiert?
Die Planung zur Reha bzw. Anschlussheilbehandlung erfolgt durch unseren Sozialdienst. Sobald der Operationstermin für den endoprothetischem Gelenkersatz feststeht, bitten wir alle Patient*innen um Kontaktaufnahme mit dem Sozialdienst. Entsprechende Kontaktdaten erhalten Sie in unserer Sprechstunde.
Die UMG ist ein so großes Klinikum –werde ich dort nicht nur als „Nummer“ behandelt?
Unserem Team ist ein enger Kontakt zu Ihnen als Patientin bzw. Patient sehr wichtig. Ihre operierenden Ärzt*innen lernen Sie in der Sprechstunde kennen und Sie werden dann auch von diesen operiert. Auch die direkte postoperative Nachbetreuung und -behandlung erfolgt durch ein festes Team aus dem Endoprothetikzentrum. Somit können wir Ihnen gewährleisten, dass Sie nicht wechselnde Ärzt*innen, sondern feste Ansprechpartner*innen haben.
Finden auch meine Begleiterkrankungen Berücksichtigung?
Bereits in der Sprechstunde werden wir Ihre Begleiterkrankungen erfassen. Wir bitten daher auch alle wichtigen medizinischen Vorbefunde in die Sprechstunde mitzubringen. Ihre Begleiterkrankungen sind für uns sowohl bei der Auswahl des Operationsverfahren einschließlich der Auswahl eines für Sie geeigneten endoprothetischen Implantats sehr wichtig. Auch für die Kolleg*innen aus der Anästhesie sind diese Informationen sehr wichtig, um Ihnen das bestmögliche Narkoseverfahren anbieten zu können. Auch für die postoperative Nachbehandlung in Bezug auf Medikation und Mobilisierung als aber auch bei der Auswahl der richtigen Anschlußheilbehandlung werden Ihre Begleiterkrankungen Berücksichtigung finden. Zudem können wir durch die Kooperation innerhalb der Universitätsmedizin sämtliche Begleiterkrankungen unserer Patient*innen um die Operation herum mitbetreuen und auch damit die Sicherheit für unsere Patient*innen erhöhen.
Ein weiterer großer Vorteil bei einer Behandlung in der Universitätsmedizin Göttingen ist, dass hier alle medizinischen Fachdisziplinen vor Ort sind und diese bei einer möglichen postoperativen Komplikation rund um die Uhr hinzugezogen werden können. Eine Verlegung außerhalb des Hauses ist somit nicht notwendig. Somit können wir Ihnen vor Ort die bestmögliche medizinische Versorgung gewährleisten und können Sie als operierende Ärzt*innen bis zur Entlassung weiterbetreuen.
Welche Ursachen gibt es für einen Gelenkverschleiß?
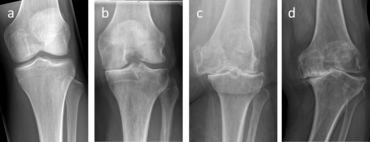
Der Gelenkverschleiß wird in der medizinischen Terminologie als Arthrose bezeichnet. Unter Arthrose versteht man eine schmerzhafte Erkrankung des Gelenks, bei der es zu Veränderungen im Gelenk selber (intraartikulär) aber auch um das betroffene Gelenk herum (periartikulär) kommen kann. Im Gelenk selber kommt es vor allem zum Knorpelverlust und zu gelenknahen Knochenumbauprozessen. Ferner tritt oftmals eine Gelenkschleimhautreizung auf, die häufig von einer Ergußbildung im Gelenk begleitet wird. Hierbei schwillt das betroffene Gelenk in vielen Fällen von außen sichtbar an. Um das Gelenk herum kommt es häufig zu Verkürzungen der Muskeln und Sehnen. Auch die Spannung der Bänder, die ein Gelenk stabilisieren sollen, können sich im Arthroseprozess verändern.
Arthrose ist weltweit die häufigste Gelenkerkrankung und kann prinzipiell jedes Gelenk betreffen, am häufigsten ist aber das Hüft- und Kniegelenk betroffen. Ein eindeutiger Risikofaktor für die Entstehung der Arthrose ist ein zunehmendes Alter. Außerdem wurde in epidemiologischen Studien festgestellt, dass Frauen etwas häufiger von der Erkrankung betroffen sind. Auch die Belastung bzw. Überlastung der Gelenke durch Arbeit, Hobbies aber auch durch Übergewicht können den Arthroseprozess beschleunigen. In den allermeisten Fällen ist der Grund für die Entstehung der Arthrose unklar. In der Medizin bezeichnen wir die Erkrankung dann als primäre Arthrose. In einigen Fällen ist allerdings die Ursache für die Arthrose bekannt, so dass die Erkrankung dann als sekundäre Arthrose bezeichnet wird.
Mögliche Ursachen für eine sekundäre Arthrose können sein:
- posttraumatische Fehlbelastung der Gelenke
- angeborene oder erworbene Fehlstellungen der Gelenke (z.B. Hüftgelenkdysplasie, X- oder O-Beine)
- entzündliche Gelenkerkrankungen (z.B. rheumatoide Arthritis, Gicht, etc.)
- Knorpelverletzungen
- Knochennekrosen
- bakterielle Gelenkinfektionen
Symptome und Therapie der Arthrose?
Die Arthrose äußert sich typischerweise durch das Auftreten von Schmerzen und einer Bewegungseinschränkung im betroffenen Gelenk.
Beim Hüft- und Kniegelenk sind klassische Frühsymptome der sogenannte Anlaufschmerz und Belastungsschmerz. Der Anlaufschmerz ist dadurch charakterisiert, dass es zu akuten Schmerzen bei den ersten Schritten kommt, nachdem man eine Ruhepause (z.B. längeres Sitzen) gemacht hat und dann wieder aufsteht um loszulaufen. Dieser Schmerz verschwindet allerdings nach einigen Schritten. Der Belastungsschmerz hingegen tritt nach längerer zunächst schmerzfreier Wegstrecke auf und verschwindet im Gegensatz zum Anlaufschmerz nicht mehr. Im späteren Arthrosestadium verkürzt sich die schmerzfreie Wegstrecke zunehmend, so dass im Endstadium jeder Schritt Gelenkschmerzen verursachen kann. Hinzu kommen dann häufig im betroffenen Gelenk auch nächtliche Schmerzen und ein Ruheschmerz.
Die Therapie der Arthrose richtet sich nach dem Ausmaß der Beschwerden. Man unterscheidet dabei zwischen nicht-operativen und operativen Therapieverfahren. Die nicht-operativen Therapieverfahren werden auch häufig als konservative Therapie bezeichnet. Die konservativen Maßnahmen sind inzwischen sehr vielfältig und reichen von der medikamentösen Therapie über physiotherapeutische Behandlung mit physikalischen Maßnahmen bis hin zu Hilfsmittelversorgungen.
Bei der operativen Therapie unterscheidet man zwischen sogenannten gelenkerhaltenden und gelenkersetzenden operativen Therapien. Eine gelenkerhaltende operative Maßnahmen ist z.B. eine Umstellungsosteotomie, bei der durch die Operation die Fehlstellung des Gelenks korrigiert wird und damit eine weitere Fehlbelastung des Gelenks vermieden wird. Weiterhin gibt es auch verschiedene Möglichkeiten zur Knorpelersatztherapie. In beiden Fällen macht eine solche gelenkerhaltende operative Therapie aber nur Sinn, wenn der Arthroseprozess noch nicht zu weit fortgeschritten ist. Sollte dies der Fall sein, empfehlen wir das betroffene Gelenk durch ein künstliches Gelenk zu ersetzen.
Was ist ein künstlicherer Gelenkersatz?
Ein künstlicher Gelenkersatz wird in der Medizin als Endoprothese bezeichnet. Endoprothesen können nur einen Teil eines Gelenkes ersetzen oder aber auch das gesamte Gelenk. Wird nur ein Gelenkpartner ersetzt, bezeichnet man die Endoprothese als Hemiendoprothese (HEP). Wird das gesamte Gelenk ersetzt, bezeichnet man die Endoprothese als Totale Endoprothese (TEP). Endoprothesen bestehen immer aus mehreren Teilen, wobei die einzelnen Bestandteile der Endoprothesen aus unterschiedlichen Materialien bestehen können. In den meisten Fällen handelt es sich dabei um Metalle, Kunststoff und Keramik.
Wann ist ein künstlicherer Gelenkersatz notwendig und wie kann das festgestellt werden?
Ein künstlicher Gelenkersatz ist dann notwendig, wenn die konservative Therapie bei der Arthrosebehandlung ausgeschöpft ist. Das heißt, dass die Beschwerden der Arthrose bei den betroffenen Patient*innen nicht mehr ausreichend durch nicht-operative Maßnahmen gelindert werden können. Für die betroffenen Patient*innen sind die Beschwerden dann meistens so stark, dass sie sie in ihrem alltäglichen Leben stark beeinträchtigen und sie einen erheblichen Verlust an Lebensqualität haben.
Ob für Sie ein künstlicher Gelenkersatz sinnvoll ist, besprechen wir gerne mit Ihnen in unserer Sprechstunde. Hierbei wird zunächst Ihre Krankengeschichte besprochen und es werden gezielte Untersuchungen durchgeführt. In den aller meisten Fällen müssen bildgebende Untersuchungen durchgeführt werden. Ob eine Arthrose als Ursache für die Beschwerdesymptomatik vorliegt, kann häufig schon durch Röntgenbilder vom betroffenen Gelenk beurteilt werden. In speziellen Fällen müssen auch noch weitere bildgebende Untersuchungen, wie z.B. eine CT- oder MRT-Diagnostik, erfolgen. Eventuell ist auch eine Gelenkpunktion zur weiteren Abklärung notwendig oder eine Blutuntersuchung.
In Zusammenschau der Befunde werden wir ein individuelles Therapiekonzept für Sie festlegen.
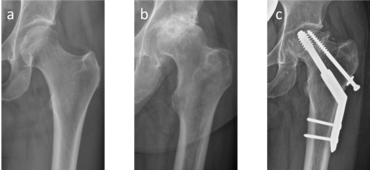
Endoprothetischer Gelenkersatz vom Hüftgelenk?
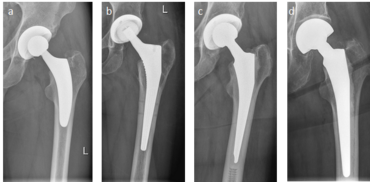
Beim endoprothetischen Gelenkersatz des Hüftgelenks kann man zwischen einer Hemiendoprothese, bei der nur der Hüftkopf mittels endoprothetischem Hüftschaft und -kopf ersetzt wird, und einer Totalendoprothese, bei der sowohl der Hüftkopf als auch die Hüftpfanne ersetzt wird, unterscheiden. Die Hemiendoprothese wird typischerweise bei älteren Patient*innen eingesetzt, die aufgrund von einer Schenkelhalsfraktur ein neues künstliches Hüftgelenk benötigen. Wenn sich die Hüftpfanne intakt zeigt und altersbedingt eine begrenzte Lebenserwartung besteht, ist diese Versorgung für Patient*innen der schonendere und kürzere operative Eingriff und daher zu Bevorzugen. Im Normalfall wird bei allen anderen Patienten jedoch eine Hüft-Totalendoprothese (Hüft-TEP) eingesetzt. Hierbei wird also sowohl der Hüftkopf als auch die Pfanne endoprothetisch ersetzt. In fast allen Fällen kann bei der Primärimplantation einer Hüft-TEP die künstliche Hüftpfanne, nach vorheriger Bearbeitung, zementfrei in den Knochen eingesetzt werden. Nur in sehr seltenen Fällen muss eine künstliche Hüftpfanne mit Knochenzement verankert werden. In Abhängigkeit des Alters und der Knochenqualität wird der endoprothetische Hüftschaft zementfrei oder zementiert im Oberschenkelknochen befestigt. In die neu implantierte endoprothetische Gelenkpfanne wird dann ein Polyethyleninlay eingeklickt und auf den Konus des endoprothetischen Hüftschaftes ein Keramikkopf aufgesetzt. Zwischen dem künstlichen Hüftkopf und dem Polyethlyeninlay findet dann die Bewegung im Hüftgelenk statt. In vielen Fällen ist heutzutage die Implantation eines endoprothetischen Kurzschaftes möglich. Der Vorteil hierbei ist, dass Knochen erhalten bleibt und bei einer möglichen Wechseloperation später dann noch zur Verfügung steht.
Endoprothetischer Gelenkersatz vom Kniegelenk?
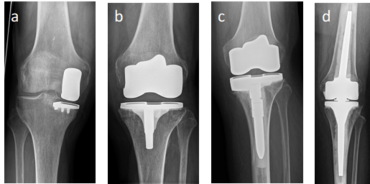
Beim Kniegelenk gibt es die Möglichkeit nur einen Teil des Gelenks oder aber das ganze Kniegelenk zu ersetzen. Hierbei kann entweder nur der innere oder nur der äußere Gelenkanteil mittels Endoprothese ersetzt werden. Isoliert kann auch der Gelenkanteil hinter der Kniescheibe und dem Oberschenkel ersetzt werden. Ob eine solche Operation bei Ihnen möglich ist, muss differenziert besprochen werden. Bei der Implantation einer Knie-Total-Endoprothese wird sowohl der komplette abgenutzte Knorpel auf dem Oberschenkel als auch auf dem Schienbeinkopf durch ein Implantat ersetzt. Hierbei wird der Gelenkanteil des Oberschenkels und Schienbeinkopfs so zugesägt, dass ein sogenannter Oberflächenersatz eingesetzt werden kann. Auf den Endoprothesenanteil der auf dem Schienbeinkopf implantiert wird, kann ein Polyethylen-Teil aus Kunststoff eingesetzt werden, das mit der Oberfläche vom Oberschenkelimplantat artikuliert. Zusätzlich kann auch die „kaputte“ Kniescheibenrückfläche mit einem Kunststoffteil, als sogenannter Retropatellarersatz, ersetzt werden. Bei knöchernen Defektsituationen oder aber Bandinsuffizienzen müssen eventuell Prothesenbestandteile benutzt werden, die zusätzlich einen Stiel (Stem) haben, der im Oberschenkel- und/oder im Schienbeinknochen verankert wird.
Was versteht man unter einer endoprothetischen Wechseloperation?
Unter einer endoprothetischen Wechseloperation subsumiert man den Austausch von einem Teil der Endoprothese, ggf. aber auch des gesamten künstlichen Gelenkersatzes. Es gibt unterschiedliche Gründe warum eine Wechseloperation notwendig sein kann. Zum einen kann es im Laufe der Zeit zu einer Lockerung der Endoprothese kommen. Durch die tägliche mechanische Belastung des künstlichen Hüftgelenks können Bestandteile der Endoprothese verschleißen. Diese Teile der Endoprothese müssen dann erneuert werden. In den meisten Fällen verursacht eine gelockerte Endoprothese Schmerzen und es kommt mit der Zeit zu einem zunehmenden Knochenabbau, der eine Wechseloperation zusätzlich erschweren kann.
Ein weiterer Grund für eine endoprothetische Wechseloperation kann eine bakterielle Infektion im künstlichen Gelenk (periprothetische Infektion) sein. In Abhängigkeit von der Infektion muss nur ein Teil der Endoprothese oder aber das gesamte künstliche Gelenk ausgetauscht werden.
Ein weiterer Grund für eine Wechseloperation ist, wenn die Endoprothese nicht richtig funktioniert und es am Hüftgelenk z.B. zu einem wiederkehrenden Ausrenken des künstlichen Hüftgelenks kommt oder wenn bei einliegender Knie-TEP die Knieendoprothese nicht ausreichend stabil ist und ein persistierendes Instabilitätsgefühl vorliegt.
Außerdem kann es auch zu einem Materialbruch von einem Teil des endoprothetischen Gelenkersatzes kommen. Auch dann müsste dieser Teil der Endoprothese ausgetauscht werden.
Die Verankerung der Revisionsendoprothese im Knochen erfolgt in Abhängigkeit der Knochenbeschaffenheit entweder zementfrei oder zementiert.
Was versteht man unter der roboterassistierten Implantation einer Knieendoprothese?
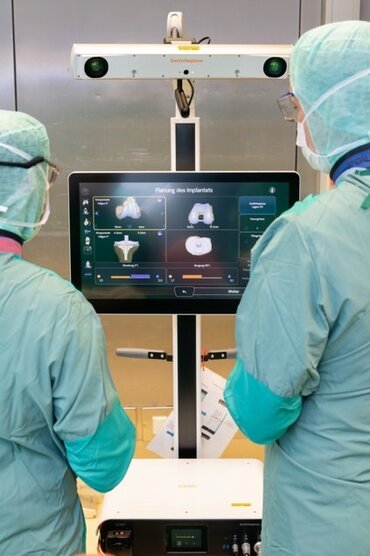
Bei der roboterassistierten Knieendoprothetik unterstützt ein computergestütztes Assistenzsystem den Operateur während des Eingriffs. Der Roboter ersetzt dabei nicht den Chirurgen, sondern dient als hochpräzises Instrument zur Planung und Umsetzung der Operation. Der chirurgische Eingriff verbleibt dabei jederzeit unter der vollständigen Kontrolle des Operateurs.
Im EndoProthesenZentrum der Maximalversorgung der Universitätsmedizin Göttingen wird zur Implantation von Knieendoprothesen das CORI™ Surgical System (Fa. Smith & Nephew) eingesetzt. Dieses bildfreie, intraoperative Assistenzsystem ermöglicht eine hochpräzise, patientenspezifische Planung und Umsetzung der Knieendoprothetik und ergänzt die etablierten operativen Verfahren unseres Zentrums.
Technologisches Prinzip des CORI™ Surgical Systems
Das CORI™ System basiert auf einer intraoperativen, bildfreien Erfassung der individuellen Kniegelenkanatomie.
Mittels optischer Sensorik wird die Geometrie des Gelenks sowie die funktionelle Bandspannung während der gesamten Bewegung erfasst.
Auf dieser Grundlage erfolgt eine dynamische Operationsplanung, die eine kontinuierliche Anpassung der Implantatpositionierung erlaubt.
Charakteristisch für das CORI™ System sind:
- keine präoperative CT- oder MRT-Bildgebung erforderlich
- intraoperative Echtzeitdaten zur Gelenkkinematik
- handgeführtes, robotisches Frässystem mit kontrollierter Resektion
Ihre Vorteile auf einen Blick
Aktuelle wissenschaftliche Untersuchungen weisen darauf hin, dass die roboterassistierte Knieendoprothetik im Vergleich zu konventionellen Techniken mit folgenden Aspekten assoziiert sein kann:
- höhere Präzision bei der Positionierung der Knieprothese
- individuelle Anpassung der Prothesenkomponenten an die persönliche Anatomie des Patienten
- optimierte Gelenkfunktion durch exakte Ausrichtung und Bandalancierung
- verbesserte Reproduzierbarkeit der Operationsergebnisse
- Potenzial für schnellere Rehabilitation und hohe Patientenzufriedenheit
Bei welchen Eingriffen kann die Robotik in der Knieendoprothetik angewendet werden?
Die Robotik kann prinzipiell sowohl bei der Erstimplantation einer Knieprothese wie z.B. einer Schlittenprothese oder Knietotalendoprothese angewendet werden als auch in speziellen Fällen in der Knierevisionsendoprothetik. Nicht in jedem Fall ist ein roboterassistiertes Verfahren medizinisch erforderlich oder sinnvoll. Ob dieses Verfahren eingesetzt werden sollte, muss individuell in Abhängigkeit des klinischen Beschwerdebildes, der anatomischen Gegebenheiten, der funktionellen Anforderungen und patientenspezifischer Begleitfaktoren patientenindividuell entschieden werden. Ob dieses Verfahren für Sie geeignet ist, klären wir am besten im persönlichen Gespräch in der Sprechstunde.
Endoprothetik-Sprechstunde
Montag: 8:00 – 14:00 Uhr
Terminbuchung: 0551 39 69699 oder 0551 3963030
Ihr Behandlungsteam des EndoProthetikZentrums Max UMG

Kontaktinformationen
- Telefon: +49 551 3962462
- E-Mail-Adresse: sgross(at)med.uni-goettingen.de

Kontaktinformationen
- Telefon: +49 551 3965101
Facharzt für Orthopädie und Unfallchirurgie, Spezielle Orthopädische Chirurgie

Kontaktinformationen
- Telefon: +49 551 3968909
- E-Mail-Adresse: sandra.kuechemann(at)med.uni-goettingen.de

Kontaktinformationen
- Telefon: +49 551 3963030


